Fototerapia promieniowaniem ultrafioletowym (UV) od wielu lat znajduje zastosowanie w leczeniu rozmaitych chorób skóry. Czy podobną popularność zyska terapia światłem niebieskim?
W Klinice Dermatologii Dziecięcej i Onkologicznej Uniwersytetu Medycznego w Łodzi wkrótce rozpocznie się badanie, którego celem będzie określenie skuteczności, bezpieczeństwa stosowania oraz mechanizmu działania światła niebieskiego emitowanego przez lampy LED za pomocą urządzenia PHLECS Full Body Blue w leczeniu zapalnych chorób skóry – łuszczycy, atopowego zapalenia skóry oraz wyprysku. Do badania zostaną zakwalifikowani zarówno pacjenci dorośli, jak i pediatryczni, co odróżnia je od wcześniejszych projektów badawczych.
– Dotychczasowe badania wskazują, że terapia światłem niebieskim normalizuje proliferację keratynocytów, nasilając ich różnicowanie, a także redukuje stan zapalny poprzez hamowanie produkcji cytokin przez komórki dendrytyczne oraz indukcję apoptozy limfocytów T – tłumaczy fachowo mechanizm działania niebieskiego światła prof. Joanna Narbutt, kierownik kliniki, konsultant krajowa w dziedzinie dermatologii i wenerologii.
Dodaje, że do tej pory przeprowadzono jedynie dwa randomizowane badania, które wykazały korzystny wpływ światła niebieskiego w leczeniu łuszczycy zwyczajnej, jedno randomizowane badanie u pacjentów z wypryskiem, które dowiodło, że terapia światłem niebieskim jest skuteczną metodą w łagodzeniu objawów tej choroby oraz jedno badanie obserwacyjne pacjentów z atopowym zapaleniem skóry, wskazujące na korzystny wpływ na redukcję zmian oraz świądu skóry. Wszystkie te badania obejmowały tylko populację osób dorosłych. – Dlatego w naszym projekcie uwzględniliśmy grupę dziecięcą, co umożliwi odpowiedź na pytanie, czy metoda ta znajdzie zastosowanie także w populacji pediatrycznej – mówi prof. Joanna Narbutt.
Fototerapia UV jest skuteczna, ale ma działania niepożądane
W leczeniu rozmaitych chorób skóry od wielu lat wykorzystuje się promieniowanie ultrafioletowe UVB i UVA. UVB oddziałuje na komórki warstw naskórka, głównie na keratynocyty i komórki Langerhansa, podczas gdy UVA dociera głębiej do skóry właściwej, wpływając m.in. na fibroblasty, komórki dendrytyczne, limfocyty, granulocyty. – Uważa się, że najważniejszym efektem fototerapii jest działanie immunomodulujące promieniowania UV na produkcję mediatorów (cytokin, neuropeptydów), ekspresję powierzchniowych receptorów, indukcję apoptozy ważnych patogenetycznie komórek, co prowadzi do działania przeciwzapalnego i immunosupresyjnego – podkreśla prof. Aleksandra Lesiak, która pracuje w klinice kierowanej przez prof. Joannę Narbutt i wspólnie z nią prowadzi badania naukowe.
Ekspertki podkreślają, że mimo wielu korzyści, które przynosi fototerapia UV, wiąże się ona z pewnymi działaniami niepożądanymi, takimi jak rumień, uczucie pieczenia oraz świąd skóry. Odległym następstwem tej terapii może być fotostarzenie skóry, a także wzrost ryzyka wystąpienia nowotworów skóry. W przypadku PUVA, czyli fototerapii z wykorzystaniem doustnych psoralenów, istnieje udowodniony wzrost ryzyka zachorowania na nieczerniakowe nowotwory skóry, przy czym ryzyko to rośnie wraz ze wzrostem dawki kumulacyjnej. Z tego względu, zgodnie z rekomendacjami europejskimi, nie należy przekraczać skumulowanej dawki UVA 1000J/cm2 w ciągu całego życia.
Coraz więcej dowodów na korzystne działanie blue-light
Metodą cieszącą się dużym zainteresowaniem w ostatnim czasie jest światło niebieskie, tzw. blue-light, emitowane przez lampy LED . Wchodzi ono w skład promieniowania widzialnego. Pozbawiona spektrum promieniowania ultrafioletowego fototerapia światłem niebieskim może być obiecującą alternatywą w leczeniu dermatologicznym.
Dotychczasowe badania dowiodły, ze fototerapia światłem niebieskim wpływa na redukcję stanu zapalnego, łagodzi świąd, a także zmniejsza dolegliwości w chorobach skóry, takich jak łuszczyca, wyprysk, czy atopowe zapalenie skóry.
Firma PHLECS opracowała urządzenie o nazwie PHLECS Full Body Blue, wykorzystujące nie jak w klasycznej fototerapii promieniowanie UVB lub UVA, a właśnie światło niebieskie, emitowane przez lampy LED. Dotychczasowe badania wykazały, że zastosowanie światła niebieskiego to metoda bezpieczna. Nie prowadzi do wzrostu ryzyka wystąpienia nowotworów skóry ani uszkodzeń DNA komórek skóry i naskórka. Nie wiąże się z ryzykiem wystąpienia oparzeń skóry. Jedynym zaobserwowanym do tej pory działaniem niepożądanym może być łagodna, przejściowa hiperpigmentacja, ustępująca po zaprzestaniu terapii.
– Ze względu na przewlekły i nawrotowy charakter dolegliwości w chorobach zapalnych skóry, bezpieczeństwo niebieskiego światła oraz obiecujące rezultaty w dotychczas prowadzonych badaniach, nasze badanie uważamy za w pełni uzasadnione – mówi prof. Aleksandra Lesiak, dermatolożka z Kliniki Dermatologii Dziecięcej i Onkologicznej w Łodzi.
Badacze są przekonani, że chorzy na łuszczycę, atopowe zapelnie skóry oraz wyprysk poddani leczeniu niebieskim światłem mogą odnieść konkretne korzyści z takiej terapii. Nie tylko złagodzi ona objawy tych chorób, w tym m.in. bardzo dokuczliwy świąd, ale nie spowoduje działań niepożądanych towarzyszących stosowaniu tradycyjnych leków lub klasycznej fototerapii.
Co wiadomo o zapalnych chorobach skóry?
Zapalne choroby skóry to głównie przewlekłe, często występujące w społeczeństwie schorzenia. Zalicza się do nich m.in. łuszczycę, atopowe zapalenie skóry i wyprysk.
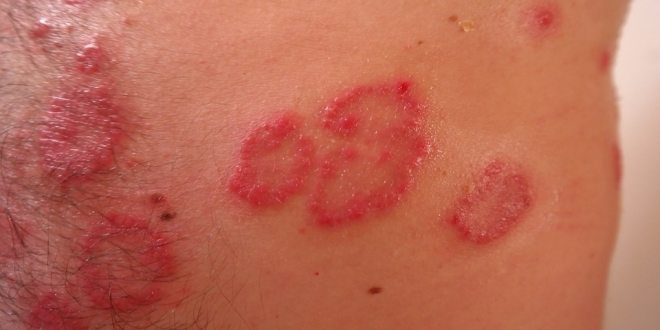
Łuszczyca to przewlekła, zapalna choroba skóry, która dotyczy ok 2-3 proc. populacji ogólnej. Najczęstszym typem łuszczycy jest łuszczyca plackowata. Etiologia tej choroby jest złożona i nadal nie w pełni poznana. Zwraca się uwagę na współwystępowanie ogólnoustrojowego przewlekłego stanu zapalnego, co wiąże się ze zwiększonym ryzykiem wystąpienia u pacjentów z łuszczycą chorób sercowo-naczyniowych oraz metabolicznych. Leczenie choroby ma więc na celu nie tylko remisję zmian skórnych, ale także obniżenie wskaźników ostrej fazy w surowicy krwi. W terapii łuszczycy o łagodnym i umiarkowanym nasileniu stosuje się preparaty miejscowe, często w połączeniu z fototerapią promieniowaniem UVB oraz UVA. W cięższych postaciach choroby zastosowanie znajdują leki systemowe, np. metotreksat, cyklosporyna, acytretyna, jak również leczenie biologiczne.
Atopowe zapalenie skóry (AZS) to częsta, przewlekła, zapalna dermatoza, która dotyczy nawet do 20 proc. dzieci i ok. 2-8 proc. dorosłych. Cechuje się występowaniem intensywnego świądu, znacznej suchości skóry oraz typowej dla wieku morfologii i lokalizacji. Ważną rolę w etiopatogenezie odgrywają mutacje genu filagryny, czynniki środowiskowe, immunologiczne, jak również defekt bariery skórno-naskórkowej. Objawy takie jak ból skóry oraz przewlekły świąd prowadzą do obniżenia jakości życia i mogą powodować zaburzenia snu, niekorzystny wpływ na podejmowanie aktywności fizycznej, a niekiedy nawet prowadzić do wystąpienia zaburzeń lękowych oraz depresji. Przebieg choroby jest często przewlekły i nawrotowy, dlatego terapia ma na celu utrzymanie długotrwałej kontroli choroby z wykorzystaniem emolientów wspomagających odbudowę funkcji bariery naskórkowej, preparatów przeciwzapalnych – miejscowych glikokortykosteroidów, inhibitorów kalcyneuryny, a także fototerapii UVB oraz UVA.
Wyprysk jest zapalną chorobą skóry, która może dotyczyć nawet 10-15 proc. populacji ogólnej. Dermatoza ta może rozwijać się na podłożu immunologicznym, jak i idiopatycznym, etiologia jest wieloczynnikowa, a patogeneza nie w pełni poznana. Zwraca się uwagę na dysfunkcję immunologiczną z towarzyszącą skórną nadreaktywnością na czynniki środowiskowe i zaburzenia funkcji bariery naskórkowej. Ze względu na przewlekły świąd skóry, a także stygmatyzujący charakter wyprysku, choroba ta może istotnie zaburzać funkcjonowanie w społeczeństwie oraz niekorzystnie wpływać na jakość życia. Leczy się ją za pomocą miejscowych preparatów nawilżających, preparatów przeciwzapalnych – miejscowych glikokortykosteroidów, inhibitorów kalcyneuryny, a w umiarkowanych do ciężkich postaciach choroby fototerapii UV, a także leków immunosupresyjnych.