Przyczyną niepowodzenia terapii w niektórych typach nowotworów jest zdolność komórek nowotworowych do hamowania układu odpornościowego.
Temu mechanizmowi są w stanie przeciwdziałać jedynie leki immunologiczne, które – w przeciwieństwie do chemioterapeutyków – nie działają bezpośrednio na komórki rakowe, lecz pobudzają układ odpornościowy do walki z tymi komórkami.
Immunoterapia nie jest jednak panaceum na wszystkie nowotwory. Do leczenia tą bardzo obiecującą metodą, okrzykniętą największym osiągnięciem w onkologii 2015 roku przez Amerykańskie Towarzystwo Onkologii Klinicznej, kwalifikują się jedynie pacjenci, u których wykryta zostanie obecność białka CTLA4 oraz tzw. receptora programowanej śmierci 1 (PD-1) i jego ligandu (PD-L1), które stanowią tzw. punkty kontroli odpowiedzi immunologicznej. Aktywując cząsteczki PD-1 na swoich komórkach, nowotwór usypia czujność naszego układu odpornościowego, sprawiając, że nie traktuje on komórek rakowych jako zagrożenia i z nimi nie walczy.
Nowe leki immunologiczne
Do tego, aby odblokować układ odpornościowy, potrzebne są leki immunologiczne nazywane fachowo inhibitorami anty-CTLA4, anty-PD-1 i anty-PD-L1. Mechanizm ich działania polega na dezaktywacji receptorów znajdujących się na komórkach nowotworowych, dzięki czemu wytwarzane przez nasz układ odpornościowy limfocyty T mogą znów zabrać się za zwalczanie tych komórek.
Leki immunologiczne są mniej toksyczne niż chemioterapeutyki, więc chorzy lepiej je tolerują – nie mają nudności i zawrotów głowy. Ponadto są bezpośrednio skierowane na ognisko nowotworowe, przez co nie uszkadzają zdrowych, sąsiednich tkanek i narządów. Z powodzeniem można je stosować m.in. w leczeniu przerzutowego niedrobnokomórkowego raka płuca (NDRP) z wysoką ekspresją PD-L1, bez mutacji w genach EGFR i ALK w obrębie guza.
Jądro onkologii
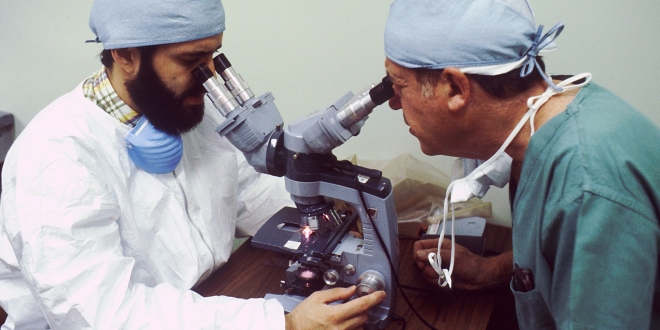
Tyle że ich podanie nie jest możliwe bez badania patomorfologicznego, na podstawie którego pacjent uzyskuje prawidłową diagnozę. Zanim lekarz ją postawi, to patomorfolog musi najpierw wykonać bardzo odpowiedzialną pracę przy mikroskopie – zbadać pobrany wycinek tkanki nowotworowej m.in. na obecność wspomnianych białek na komórkach nowotworowych.
Rola patomorfologa w onkologii jest nieoceniona. Na podstawie badania, które wykonuje, można nie tylko potwierdzić lub wykluczyć chorobę nowotworową, ale również określić typ nowotworu i stopień jego zaawansowania, tak aby zastosować u chorego najbardziej efektywne leczenie.
Na lekarzach patomorfologach spoczywa duża odpowiedzialność. Bez dobrego rozpoznania patomorfologicznego nie ma możliwości dobrania właściwego leczenia. Dopóki nie ma dokładnego wyniku histopatologicznego, żaden lekarz nie poda pacjentowi chemioterapii, nie wytnie mu chorego narządu – mówi prof. Monika Prochorec-Sobieszek, kierownik Zakładu Patologii i Diagnostyki Laboratoryjnej w Centrum Onkologii w Warszawie.
W Polsce, o czym pisałam już wielokrotnie, jest za mało patomorfologów. Licząc razem z rezydentami, jest ich zaledwie około 500. Wielu wyjechało za granicę, gdzie zaproponowano im godne zarobki. Poza tym patomorfolog to zawód, który wymaga dużej odporności psychicznej, nie wszyscy są w stanie tę presję znieść i często rezygnują z tej specjalizacji podczas rezydentury.